切る手術と切らない手術の本質的な違いについて

切る眼瞼下垂手術(以下、切る手術)と切らない眼瞼下垂手術(以下、切らない手術)の一般的な差異については傷の有無や腫れ・皮下出血の程度の違いなど今までもお話ししてきました。しかしながら両者では挙筋腱膜へのアプローチ法が異なるのみで、それに対する操作(挙筋腱膜を牽引した上で瞼板前面に固定する)には基本的に変わりがないため、上記の利点を差し引いた上で、さらに皮膚切除が出来ないことなどを考慮すると、”切らない眼瞼下垂手術に優位性はないよ”と考える医師は多いのではないかと思います。
ここで私が考える両アプローチ法における本質的な違いについて説明します。
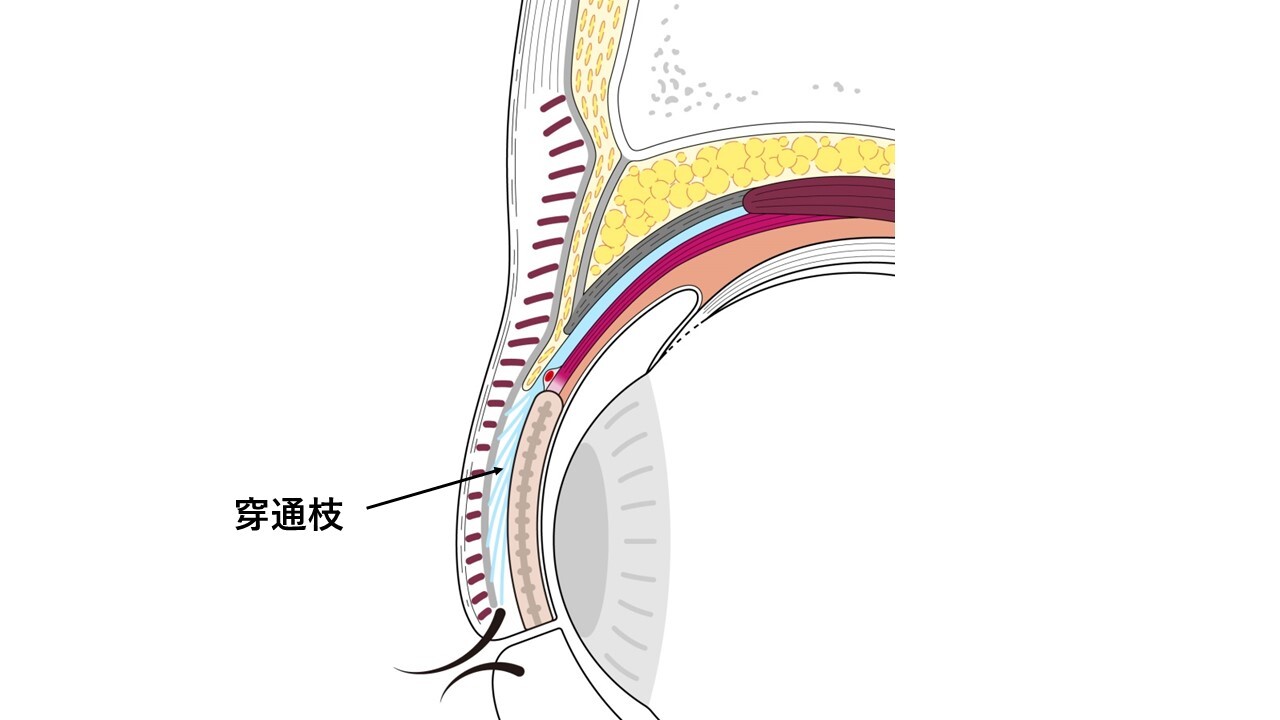
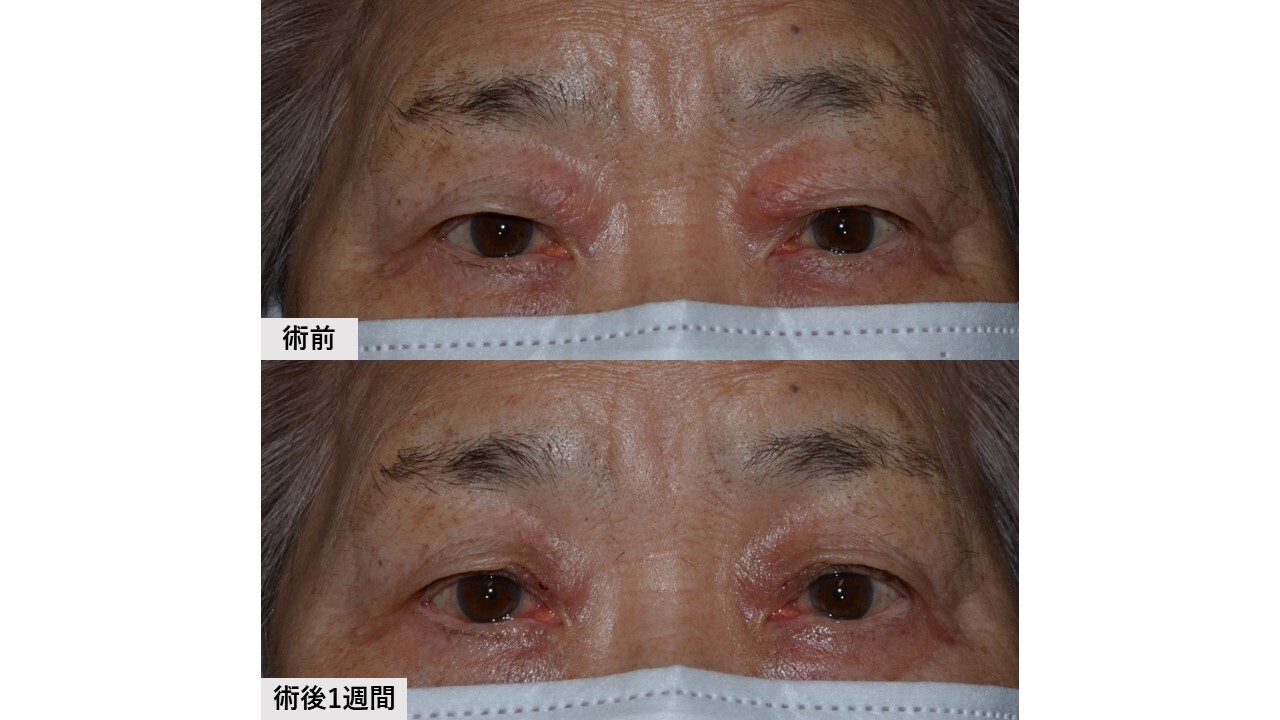
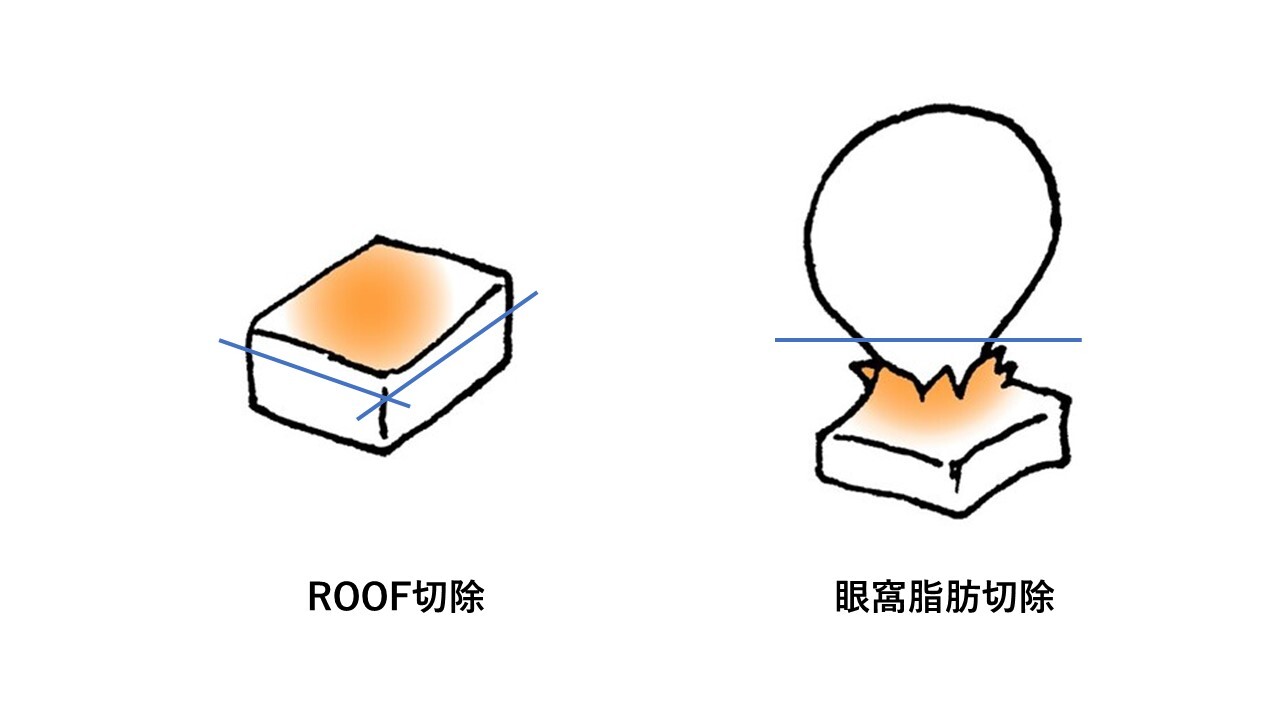
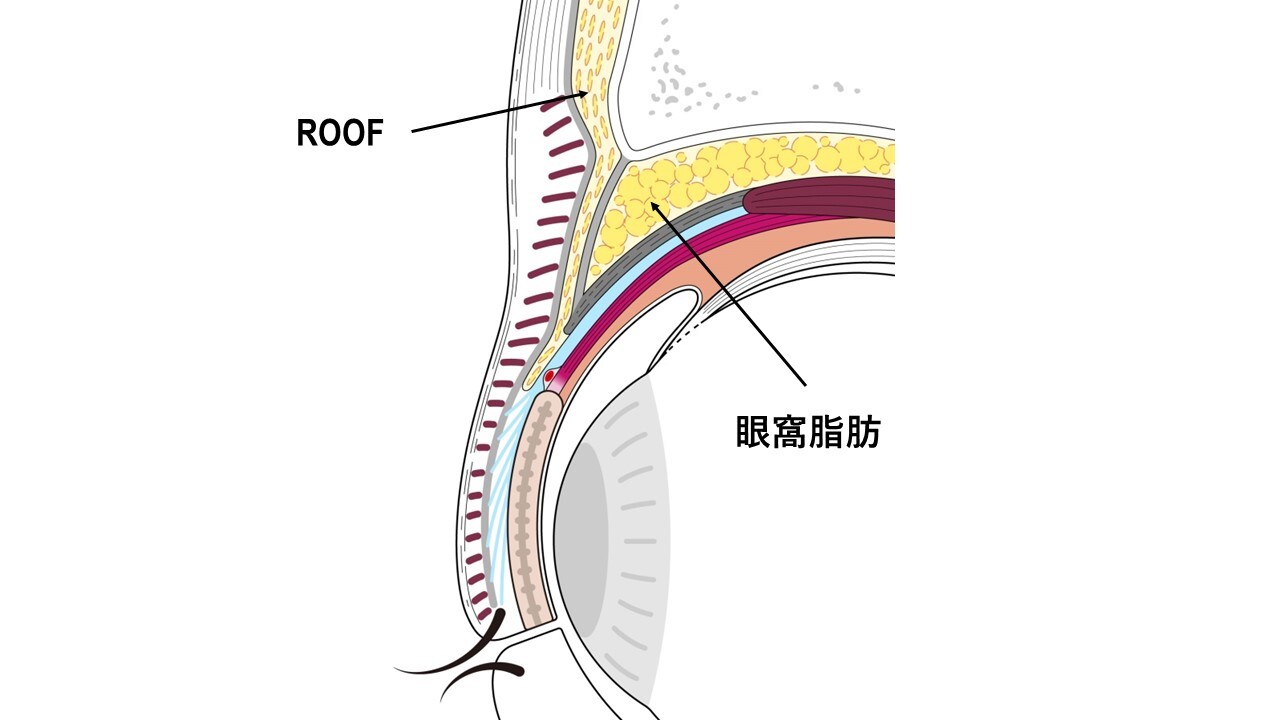
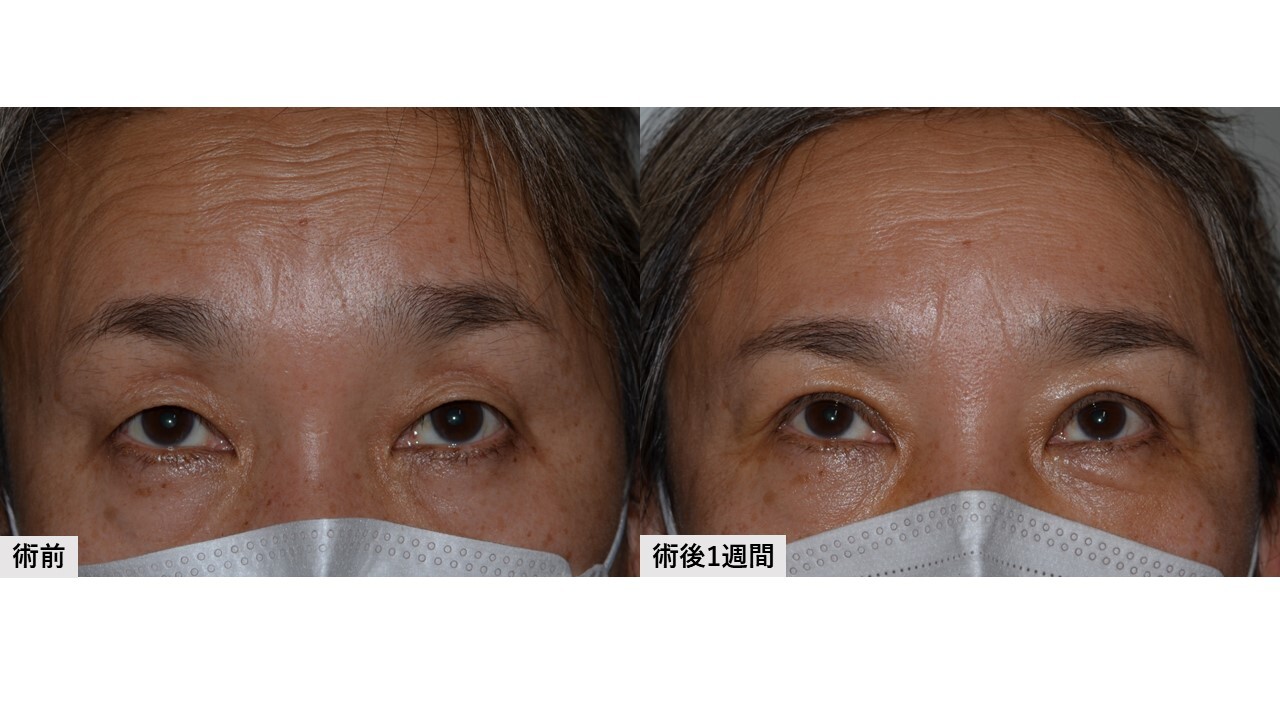
切る手術では術野を展開する過程で皮下にある眼輪筋の周囲組織(瞼板や眼窩隔膜、軟部組織など)からの剥離を行います。この操作によって自然な二重の動きは失われることになります。また瞼板の前面に広く位置している眼輪筋は、まぶたの骨格である瞼板の安定性に大きく寄与しており、この間の接着を剥がすことで瞼板の安定性は低下することになります。この状態において挙筋腱膜を瞼板へ固定しますと、程度によっては三角目を呈しやすくなる場合があります。さらに定量時において、まぶたのカーブ形状が綺麗に出た場合でも、腫れた皮膚や出血で膨らんだ眼輪筋などの前葉組織を瞼板前面に再び戻す過程でその形状が維持されるという保証がありません。つまり定量時には綺麗なまぶた形状を呈していても傷を閉じる段階になり形状が崩れていることがしばしばあります。
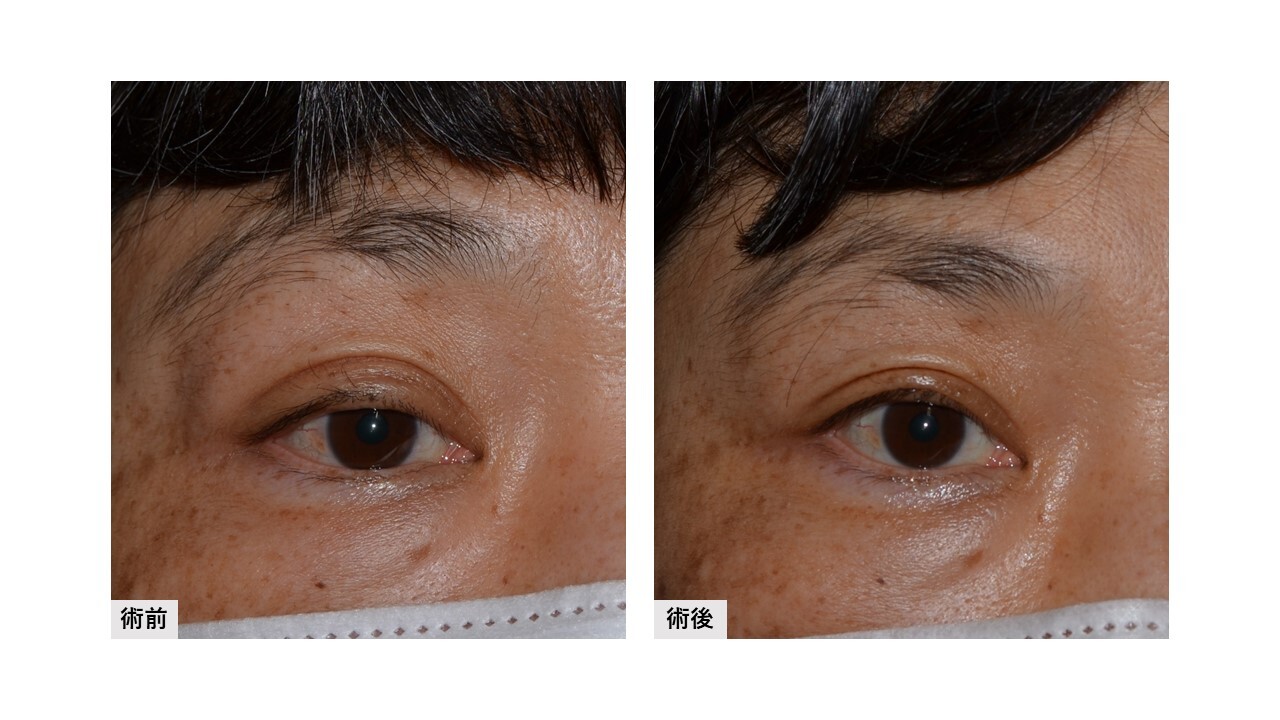
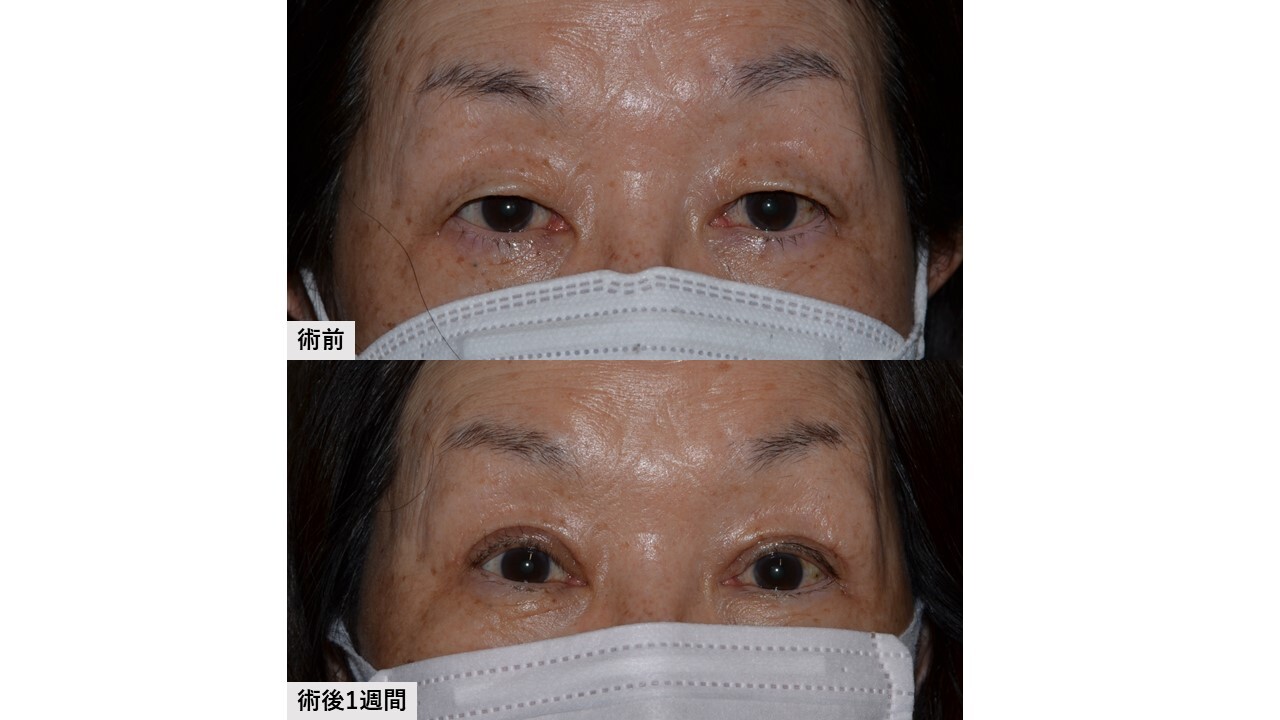
一方、切らない手術では術野を展開する過程において眼輪筋などを傷つけることなく挙筋腱膜に直接アプローチします。これによりまず、自然な二重の動きは維持されます。眼輪筋と瞼板の間の接着を剥がすことはなく(=瞼板の安定性も維持された状態)でまぶたを上げることができ、生理的なカーブ形状が術中術後を通じて維持されやすいといえます。さらに皮膚を切らないため前葉組織へのダメージも少なく、このことは術後結果とのズレが少なくなる利点に繋がります。
両アプローチ法の手術過程を俯瞰して表現すると、切る手術では①術野を大きく展開し、②内部での操作を行った上で、③二重を作成し直すかたわら術野を閉じて終了といった過程をへますが、切らない手術では①小さく展開し、②内部操作後に終了、といった過程となります。
切る手術と切らない手術、両者では挙筋腱膜に対する”内部操作は同じでも、それに至る過程が大きく異なること”がお分かり頂けましたでしょうか? 次回は、カーブ形状の出やすさの利点について解説したいと思います。
2023年08月27日 07:14